Два раза в месяц в тематической рубрике «Здоровая среда» – актуальная информация о профилактике и лечении заболеваний, рекомендации врачей, интервью со специалистами, простые ответы на сложные вопросы.
Этот вид специализированной медицинской помощи направлен на: выявление врождённых и наследственных болезней, уточнение генетического диагноза, предупреждение появления в семье детей с наследственной патологией, оценку генетического риска и предоставление рекомендаций, которые помогают родителям минимизировать риск рождения ребёнка с генетическим заболеванием.
На вопросы родителей отвечает врач-генетик городского кабинета медико-генетического консультирования центра охраны материнства и детства Магнитогорска Наталья Аверьянова. В профессии Наталья Фёдоровна с 1992 года. Окончила Челябинский медицинский институт. Проходила стажировку под руководством главного генетика Москвы. Начинала работать в городском кабинете медико-генетического консультирования на базе третьей детской поликлиники.
Насколько продвинулась вперёд медицинская генетика за время вашей работы?
Городской кабинет медико-генетического консультирования был открыт на базе детской городской больницы г. Магнитогорска в 1992 году. В то время город не имел возможности проводить ДНК-диагностику и лечение генетических болезней. Поэтому медико-генетическое консультирование включало постановку диагноза, выявление рисков (прогнозов) и беседу с родителями о предотвращении рождения детей с наследственной патологией. В настоящее время мы имеем возможность проводить подтверждающую диагностику многих наследственных заболеваний. С появлением генно-инженерных лекарственных препаратов стало возможным лечить некоторые наследственные заболевания.
В 1992 году мы начали проводить неонатальный скрининг – всего на три заболевания. Обследовали детей в родильных домах и отправляли анализы в Челябинск. Через три года скрининг расширился до пяти заболеваний.
Где можно сдать анализ на врождённые патологии и для чего он нужен?
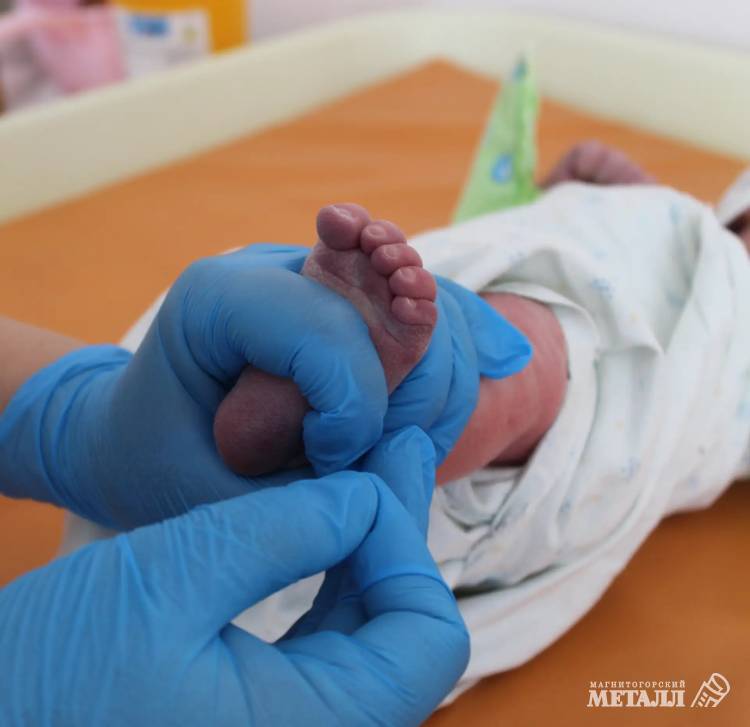
Неонатальный скрининг – это медицинское исследование, которое проводят всем новорождённым детям в первые дни жизни. Его цель – выявить тяжёлые врождённые и наследственные заболевания, которые могут протекать бессимптомно на ранних стадиях, чтобы вовремя начать лечение и избежать инвалидизации.
С 2023 года в рамках проекта «Здравоохранение» проводим обязательное тестирование новорождённых. В списке 36 наследственных болезней. По пяти из них – врождённому гипотиреозу, муковисцидозу, фенилкетонурии, адреногенитальному синдрому, галактоземии – проводили скрининг и раньше. Теперь к ним добавились новые патологии: спинальная мышечная атрофия, первичные иммунодефициты, около тридцати видов наследственных болезней обмена.
Скрининг проводят бесплатно для всех граждан РФ. Анализ берут в государственных родильных домах и перинатальных центрах. Если ребёнок родился дома – то в детской поликлинике по месту жительства.
Как проводят анализ?
Для анализа берут небольшой образец крови из пятки ребёнка – не ранее чем через три часа после кормления. Эта процедура безболезненна. Первую порцию крови стирают сухой ваткой, последующие капли поочерёдно наносят на круги, размещённые в тест-бланке, который затем отправляют в лабораторию неонатального скрининга. Сроки проведения скрининга строго регламентированы: у доношенного ребёнка – в первые 24–48 часов жизни, у недоношенного – на седьмые сутки. Нарушение может привести к ложноположительным или ложноотрицательным результатам. С родителями связываются, только если скрининг выявил отклонение от нормы. Врач объяснит, что делать дальше и куда обращаться для дальнейшего обследования. Хочу отметить, что положительный результат первоначального теста не всегда означает наличие болезни. Для постановки диагноза необходима подтверждающая диагностика. Она важна для выбора правильной тактики лечения. Срок её проведения – десять дней, но в некоторых случаях лечение может начаться до получения окончательных результатов. Если наследственное или врождённое заболевание всё же выявлено, ребёнка будут наблюдать в медико-генетической консультации или у соответствующего специалиста.
Можно ли отказаться от такого анализа?
Неонатальный скрининг проводят только при наличии письменного согласия родителя или законного представителя ребёнка. От анализа можно отказаться, но стоит иметь в виду, что если диагноз врождённого или генетического заболевания будет поставлен несвоевременно, то лечение начнётся поздно, что приведёт к негативным последствиям для здоровья ребёнка.
Какое лечение оказывают детям с генетическими заболеваниями?
Применяют заместительную гормонотерапию, диеты с использованием специальных лечебных продуктов питания, введение внутривенно иммуноглобулинов. Это лечение способствует тому, чтобы генетические заболевания не приводили к инвалидизации и не ухудшали качество жизни ребёнка. Лечебными препаратами и смесями дети обеспечиваются за счёт государственных программ. У нас выявлено два случая первичного иммунодефицита – это наследственные заболевания иммунной системы. Дети с таким диагнозом с первых дней жизни подвержены высокому риску развития тяжёлых инфекций. Поскольку наши пациенты вовремя стали получать генные препараты, это заболевание у них не проявляется.
Много ли в Магнитогорске детей с генетическими заболеваниями?
Приведу данные расширенного скрининга за 2025 год. В ходе этого обследования у нас в городе были выявлены достаточно редкие болезни, по которым дети получают лечение. Пять случаев врождённых гипотиреозов у детей. Это наследственная патология щитовидной железы, которая может привести к отставанию в физическом развитии и тяжёлой умственной неполноценности. Благодаря тому, что заболевание выявлено на ранних сроках и лечение начато до месячного возраста, все эти дети будут с сохранным интеллектом. Выявлен ребёнок с галактоземией. До проведения скрининга такие дети жили не больше месяца. В силу того, что у них не хватало особого фермента, в организме накапливался токсический продукт, начинались нарушения работы организма, не совместимые с жизнью. Теперь, когда мы выявляем это заболевание, ребёнок получает продукт питания без лактозы и галактозы. У одного ребёнка выявлена фенилкетонурия. Это тяжёлое инвалидизирующее заболевание, связанное с нарушением умственного развития и проявлением тяжёлого судорожного синдрома. Кроме того, выявлено по одному случаю заболевания глутаровой ацидурией и адреногенитальным синдромом. Дети вовремя начали получать специальные смеси и гормонозаместительную терапию. Ещё одно тяжёлое наследственное нервно-мышечное заболевание – спинальная мышечная атрофия. Раньше такой диагноз считался приговором. Такие дети до года или двух лет развивались нормально, а затем постепенно у них начинала проявляться слабость мышц, что приводило к двигательным нарушениям. Дети переставали ходить, держать плечевой пояс, у них наступала атрофия межрёберных мышц и дыхательная недостаточность, что приводило к смерти. В настоящее время существует терапия, которая вместе со специализированной реабилитацией может в значительной степени сохранить двигательную активность. Дети живут обычной жизнью.
Советы родителям:
Не пренебрегайте неонатальным скринингом. Своевременное выявление генетического или врождённого заболевания позволяет начать лечение на ранней стадии, что способствует предотвращению или уменьшению негативных последствий для здоровья ребёнка.
Если скрининг выявил заболевание, не отказывайтесь от дообследования. Иногда это требует обследования всей семьи. Бывает, родители отказываются, ссылаясь на отсутствие времени или финансов, так как анализы нужно сдавать в Челябинской лаборатории, но важно помнить, что на кону здоровье вашего ребёнка.